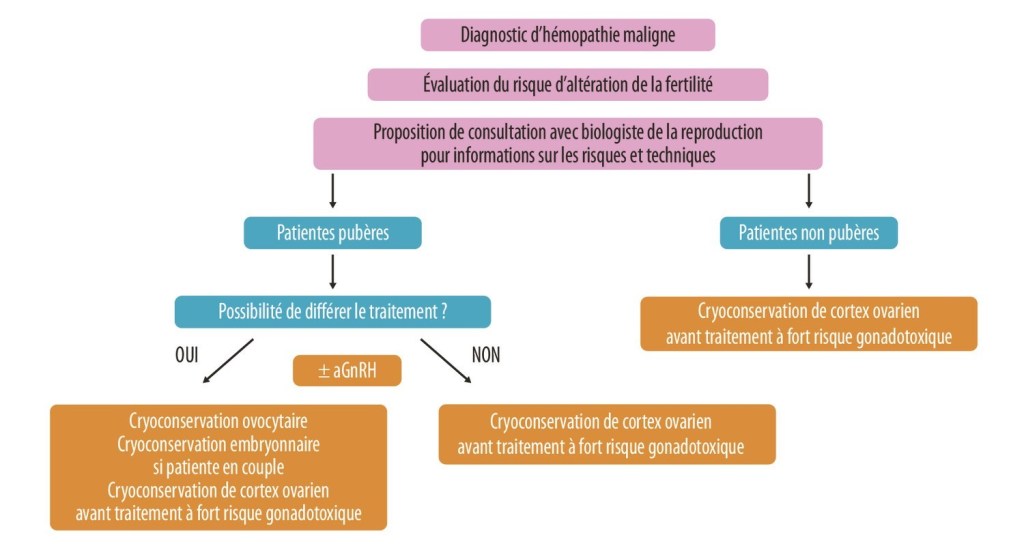
Lors de l’annonce du lymphome, la question des enfants n’est pas ce qui nous vient à l’esprit en premier. Pourtant cette question est posée par l’hématologue puisque, comme le précise le Plan Cancer 2014 – 2019, l’objectif est de « systématiser l’information des patients concernés, dès la consultation d’annonce de la proposition thérapeutique, sur les risques des traitements du cancer pour leur fertilité ultérieure et les possibilités actuelles de préservation de la fertilité, notamment chez les enfants et les adolescents. Adaptée à la situation personnelle des patients, cette information doit être réalisée y compris lorsque le traitement de première intention n’apparait pas d’emblée comme stérilisant. Lorsque le patient le souhaite, il devra être adressé à un spécialiste de la reproduction compétent en préservation de la fertilité ». De plus, l’accès à la préservation de la fertilité est garanti par la loi relative à la bioéthique qui prévoit que « toute personne dont la prise en charge médicale est susceptible d’altérer la fertilité (…) peut bénéficier du recueil et de la conservation (…) en vue de la préservation et de la restauration de la fertilité ».
Cette disposition concerne les femmes de moins de 35 ans et les hommes de moins de 60 ans. En effet, une limite d’âge a dû être fixée (elle tient compte du temps du traitement et de l’âge « raisonnable » pour avoir un enfant) par la sécurité sociale et l’agence de biomédecine.
Malgré tout, la question de la fertilité est souvent mise au second plan car la priorité de l’équipe médicale est de traiter la maladie et qu’il faut parfois le faire dans l’urgence. Pour certains, la fertilité est un détail « qu’on verra plus tard »…. Sauf que plus tard, il sera trop tard !
Pourtant selon L’INCa (Institut National du Cancer), chaque années 17 200 personnes atteintes d’un cancer en âge de procréer, devraient bénéficier d’une information sur les risques des traitements sur leur fertilité et des possibilités de préservation.
Témoignage de Laura :
J’ai appris en juillet 2018 que j’avais un lymphome d Hodgkin. Tout s’est très vite enchaîné. Mais, la veille de ma 1ère chimio, un hématologue me passe un coup de fil pour me rappeler mon heure d’admission et c’est lui qui m’a posé la question « A-t-on préserver votre fertilité ? » J’avoue qu’avec tous les Rdv je n’avais pas pensé à cela … Du coup il m’a proposé de reporter ma première chimio pour entamer un parcours PMA avec un ponction d’ovocytes.
Ensuite, j’ai enchaîné 4 mois de chimio et 25 séances de radio… Arrivée fin mars on m’annonce que je suis en rémission. Bonne nouvelle !
Du coup avec mon conjoint on a décidé d’attendre après l’été pour que j’arrête ma pilule et de se laisser un an avant d’entamer les démarches PMA si cela ne fonctionnait pas …
Dernière pilule prise mi-aout et bébé miracle c’est installé le 15 septembre !
J’ai eu une grossesse qui s’est passée à merveille et un accouchement également ! Tessa vient de fêter ses 1 an et c’est notre plus belle victoire après cette épreuve !
Il est donc primordial d’en parler avant de commencer tout traitement que vous ayez un projet parental ou non, que vous ayez déjà des enfants ou non ! Il est vrai que ce sujet est encore difficile à aborder et qu’il reste tabou de nos jours mais si on n’en parle pas, on ne peut pas espérer avoir de réponses….
Lorsque la question de la préservation de la fertilité se pose, on entend souvent des remarques blessantes ou maladroites de la part de notre entourage ou même de l’équipe médicale du genre « Ce n’est pas grave », « Tu verras plus tard », « Ce n’est pas d’actualité », « La priorité c’est de te soigner », « Il y a d’autres solutions pour avoir des enfants », « tu as déjà des enfants donc c’est bon », etc… Gardez à l’esprit que cette décision vous concerne (et votre conjoint) et vous appartient! Il vaut mieux prévoir le coup et faire une préservation même pour rien mais au moins vous avez une roue de secours. En tout cas personnellement c’est comme ça que je vois les choses.
Comme vous le savez, la question de la fertilité est un sujet qui me touche particulièrement car j’y ai été personnellement confrontée. J’ai eu la chance d’être très bien informée et d’avoir une bonne prise en charge mais, je constate qu’il y a très peu d’information sur le sujet, peu de chiffres, et que c’est très tabou. Pourtant à force d’échanger avec vous, je constate qu’on a tous un parcours différent mais qu’il y a beaucoup de jolies histoires et de belles surprises.
On me pose souvent des questions sur la fertilité, sur les risques encourus avec les traitements, la possibilité de tomber enceinte et surtout combien de temps après….
A travers cet article qui regroupe à la fois les informations médicales et les chiffres sur le sujet mais également vos témoignages, j’espère pouvoir répondre le mieux possible à vos questions.
La question de la fertilité est une vraie problématique dans le traitement du lymphome pour 2 raisons. Tout d’abord parce que les lymphomes touchent des patients de tout âge et notamment les jeunes. Pour rappel, les lymphomes représentent 6% de l’ensemble des nouveaux cas de cancer, le 5ème plus fréquents chez l’adulte, le 3ème cancer le plus fréquent chez les enfants de moins de 14 ans et les cancers les plus souvent diagnostiqués chez les adolescents de 15-17 ans. Ensuite, parce que (malheureusement) les produits qui composent les protocoles ont un impact sur la fertilité. On constate d’une façon général un impact plus important sur les patients traités pour un Lymphome de Hodgkin (patient jeune généralement et protocoles altérant la fertilité).
- Quels sont les risques d’une grossesse pendant le traitement ?
Tout d’abord, ce qu’il faut retenir c’est que durant le traitement du lymphome, il est vivement conseillé d’utiliser un moyen de contraception. Vous pouvez continuer à avoir une vie sexuelle mais il est recommandé de prendre ses précautions car de petites quantités de chimiothérapie peuvent se retrouver dans le sperme ou les sécrétions vaginales. Le délai de persistance dans les fluides corporels est variable selon les médicaments et les personnes. En effet, certains médicaments utilisés pour le traitement des lymphomes peuvent entrainer des risques importants de malformation du fœtus. C’est valable pour les femmes en cours de traitement mais également pour les partenaires des hommes en cour de traitement. La contraception doit être utilisée après la fin des traitements pour une durée indiquée par votre hématologue. En général, il est préférable d’être à distance des traitements (2 ans en moyenne) ; le délai est défini au cas par cas par votre hématologue.
Témoignage de Naïma :
En 2017, j’ai découvert que j’avais un LH de stade 2.
On m’a proposé de faire une conservation d’ovocytes que j’ai faite à l’hopital la Conception de Marseille.
J’ai eu ensuite 6 séances d’ABVD, puis radiothérapie. J’ai fini le traitement et retour à la maison (à l’époque Naima vivait en Algérie) le 3 février. Je suis tombée enceinte peu de temps après. Mon suivi de grossesse s’est bien passé mais les médecins avaient peur pour le bébé ; qu’il ait des problèmes cardiaques et autres suite au traitement mais, grâce à Dieu, rien de tout ça. Kenzy est né le 3 décembre 2018 sans aucun traitement alors que je n’avais jamais pris de moyen de contraceptif durant 6 ans de mariage…. C’est un bébé en bonne santé, très éveillé.
Toutefois, lorsqu’une grossesse est faite à distance des traitements, on constate qu’il n’y a pas de risque ; pas d’anomalies congénitales, pas d’anomalies génétiques (pas plus que sur la population normale).
Témoignage de Cassandra :
Il a fallu plusieurs années d’errance avant d’arriver au diagnostic du lymphome. Mon seul objectif : être enceinte avant de commencer la chimio. J’ai été confrontée au jugement et à l’incompréhension.
Comment pouvais-je choisir de continuer à retarder de me soigner ? Les médecins n’ont pas trouvé cela judicieux et j’ai même eu le droit à des remarques telles que à 24 ans quand on a pas d’enfant ce n’est pas la fin du monde….
J’ai dû prouver que la chimio présentait des risques possibles de stérilité. J’ai fini par fait des démarches seule pour ma préservation d’ovocytes et là on a découvert que j’avais des problèmes de fertilité de base. Je n’ai jamais pleuré pour mon diagnostic de cancer mais ça c’était la pire des choses pour moi. Le médecin a été extraordinaire ; j’ai donc retardé ma prise en charge pour commencer ma préservation. Finalement 24 ovocytes mis de côté ; un miracle! La chimio a pu être commencée juste après. Plusieurs mois plus tard, les visites de contrôle ont commencé mais, à chaque visite la seule chose que j’attendais c’était l’autorisation de pouvoir arrêter la pilule et essayer d’avoir mon trésor.
Environ 1 ans et demi après la fin des traitements, j’ai eu l’autorisation. Je suis tombé enceinte naturellement 4 mois après. La. La plus grande joie de ma vie, ma fille puis, le 25 mai 2020, mon fils !
Mes enfants sont ma force ; je me suis toujours battue pour eux avant même qu’ils n’arrivent.
- Quels sont les traitements qui provoquent l’infertilité ?
Tous les traitements ne comportent pas de risque. Certaines catégories de médicaments sont sans conséquence sur la fertilité.
Par contre, la catégorie des « Alkylants » comportent des risques : Cyclophosphamide (Endoxan), Ifosfamide (Holoxan), Procarbazine (Natulan), Melphalan (Alkeran) et Busulfan (Busilvex) ainsi que les « nitrosurées » : CCNU (Lomustine) et BCNU (Carmustine). Pour vous donner une idée, on retrouve ces molécules dans les protocoles BEACOPP, CHOP, ACVBP, CHVP ou encore COPADEM.
Selon Haematologica de Novembre 2011, Dans le traitement du Lymphome de Hodgkin, la chimio alcaline contenant de la Procarbazine et / ou du cyclophosphamide provoque une azoospermie prolongée chez 90 à 100% des hommes et une insuffisance ovarienne prématurée chez 5 à 25% des femmes de moins de 30 ans.
http://www.haematologica.org/content/96/11/1692
Il faut noter que selon un étude réalisée en 2017 à Poitiers, l’ABVD (protocole fréquemment utilisée pour le traitement du Lymphome de Hodgkin en 1ère ligne) montre une faible gonadotoxicité. Le nombre de grossesses et de naissance est similaire à la population normale.
La radiothérapie quant à elle comporte des risques si elle est au niveau du pelvis, des testicules ou des ovaires, ou en cas d’irradiation corporelle totale (pour certaines greffes de moelle).
- Quels sont les risques sur la fertilité ?
Les risques ne sont pas les même pour les hommes et les femmes et selon l’âge qu’on a au moment des traitements (surtout pour une femme).
Chez les hommes
Les traitements peuvent avoir un effet sur la fertilité par la diminution du nombre de spermatozoïdes.
Seul le spermogramme peut juger de la fertilité immédiate en comptant le nombre de spermatozoïdes et en regardant leur mobilité. Pour avoir une idée, une éjaculation normale représente entre 3 et 4 millilitres et contient environ 100 millions de spermatozoïdes par millilitre. Le taux de mobilité des spermatozoïdes dans le sperme doit être d’au moins 50%.
En cas d’atteinte des cellules germinales, on peut observer soit :
- L’azoospermie : absence complète de spermatozoïdes (cela touche environ 2% des hommes sans traitement de chimiothérapie)
- L’oligospermie : moins de 20 millions de spermatozoïdes / millilitre.
- L’asthénospermie : problème de mobilité sur plus de 40 % des spermatozoïdes.
Ce qu’il faut retenir c’est que même si le spermogramme révèle une anomalie, cela n’est pas définitif car contrairement aux femmes, il y a toujours un espoir d’amélioration. En effet, plus le temps passe après la chimiothérapie et plus le spermogramme devrait s’améliorer. Pour rappel, chez les hommes, les cellules germinales se multiplient de façon permanente à partir de la puberté.
Le Pr Louis Bujan* du CHU de Toulouse a étudié les conséquences des traitements sur la fertilité de 75 patients atteints de lymphome hodgkinien ou non hodgkinien en comparant leur sperme à celui d’un groupe contrôle composé de 257 hommes fertiles. Bien que le sperme des patients apparaisse déjà altéré avant le traitement, « sans facteur de risque identifiable », indiquent les auteurs, l’étude révèle qu’après traitement, le taux de spermatozoïdes, le nombre total de spermatozoïdes, leur mobilité et leur vitalité ont diminué, avec un minimum à trois mois et six mois.
La récupération de la production de spermatozoïdes varie en fonction du type de traitement mis en place et non pas du type de lymphome. Ainsi, le taux de spermatozoïdes était revenu à une valeur pré-thérapeutique 12 mois après un régime de chimiothérapie ABVD associé ou non à une radiothérapie, mais pas après une chimiothérapie CHOP ou MOPP. Alors qu’aucun patient n’avait une absence de spermatozoïdes avant traitement il est important de noter qu’à 24 mois 7% des patients présentaient une azoospermie. Une analyse statistique suggère que plus de 90% des patients devraient retrouver un taux de spermatozoïdes normal après traitement par ABVD ou ABVD + radiothérapie, contre 61% des patients après traitement par CHOP.
Les altérations de la chromatine et la fragmentation de l’ADN des spermatozoïdes étaient plus importantes chez les patients avant traitement que dans le groupe contrôle traduisant un effet de la maladie elle-même. Elles diminuaient à partir de six mois et trois mois après traitement, respectivement, mais restaient plus élevées que dans le groupe contrôle.
Pour cette étude les CECOS de Caen, Clermont-Ferrand, Grenoble, Marseille, Paris Cochin, Paris Tenon, Rouen et Toulouse ont collecté des échantillons chez des hommes atteints d’une maladie de Hodgkin ou d’un lymphome malin non Hodgkinien, avant tout traitement puis ensuite à 3, 6, 12, 24 mois de la fin du traitement.
L’article paru en juin 2014 a fait l’objet d’un éditorial (« The Burden is upon Us » – en français : « Le fardeau est sur nous », de R.E. Brannigan) dans la revue Fertility and Sterility. Quant aux résultats concernant les anomalies des chromosomes du spermatozoïde après traitement, ils seront publiés prochainement indique le Pr Bujan.
« Cette étude qu’il convient de poursuivre souligne l’importance de la préservation de la fertilité et du suivi après les traitements tout en apportant des informations pertinentes afin de conseiller les patients souhaitant avoir des enfants », concluent les auteurs. Une recherche qui s’intègre totalement dans les objectifs du Plan Cancer III.
* Professeur Louis Bujan – praticien hospitalier au CHU de Toulouse, directeur du groupe de Recherche en Fertilité Humaine (Toulouse III) et président de la Fédération Française des Centre d’Étude et de Conservation des OEufs et du Sperme humain (CECOS)
Chez les femmes
Durant les traitements, un arrêt des règles est normal. Cela revient dans l’ordre quelques mois après la fin des traitements (jusqu’à 1 an après).
Contrairement aux hommes, le stock de follicules ne se renouvelle pas ; il est déterminé à la naissance et va décroitre au fil du temps. A la puberté, les ovaires contiennent de 100 000 à 400 000 follicules, appelés « réserve ovarienne ». Leur nombre va décroitre jusqu’à la ménopause qui survient entre 42 et 55 ans (51 ans en moyenne). A partir de 29 ans déjà, on observe une baisse de la fertilité.
Témoignage de Johanne :
Lymphome de hodgkin paragranulomme de popemma (assez spécifique et rare et souvent touche plus le sexe masculin…) diagnostiqué en 2003 à 17 ans stade 1. Radiothérapie seulement. En 2007, la rate et le pancréas sont touchés donc stade 3 et chimio + anti corps R-ABVD en 2008 à 22 ans. Traitement de Decapeptyl tout le long du traitement pour préserver la fertilité. Mon cycle a repris progressivement après quelques semaines.
Maman pour la 1ère fois naturellement en 2014 et la 2eme en 2018. Je n’ai pas pensé à bébé tout de suite. Bien sûr ça me préoccupait mais du coup j’ai aussi eu le temps de la réflexion et de me dire que si je n’y arrivais pas nous adopterions. On a commencé à essayer en juillet 2013 ; j’avais 27 ans. Mon gynéco m’avait dit que vu mon parcours, si au bout de 6 mois je n’étais pas enceinte nous ferions les tests. J’ai pris rdv car cela ne fonctionnait pas… et je suis arrivée au rdv pour lui dire que j’étais enceinte ! Cela a pris seulement 6 mois! Moins que la plupart de mes copines. Peut-être parce que je ne m’étais pas trop mis la pression et que je pensais à l’adoption… Pour la 2ème, cela a mis 3 mois! J’ai beaucoup de chance mais je suis persuadée également que parfois, le psychologique joue…
Si l’ovaire est atteint, les deux fonctions sont atteintes simultanément : diminution ou disparition complète des ovocytes entrainant une hypofertilité et une diminution de la fabrication des hormones responsable de cycles réguliers. En cas d’atteinte sévère, il y a un arrêt total de la fabrication des hormones et plus de règles ; c’est la ménopause précoce ou insuffisance ovarienne. Dans ce cas, le médecin peut proposer un traitement hormonal substitutif.
L’insuffisance ovarienne est fréquente après les chimiothérapies à hautes doses (comme évoqué précédemment). Par contre, elle est rare après une chimio standard (cures répétées) et ne touche que 6% des jeunes femmes. Dans le cas d’une irradiation abdomino-pelvienne, la baisse de la fertilité est plus marquée et atteint 23%. Toutefois, ces chiffres sont à prendre avec précautions car ils sont anciens (environ 10 ans) et il n’y a pas d’étude récente sur ce sujet….
Témoignage de Marie :
Lymphome de hodgkin découvert mi-avril 2018 soit 3 mois après la naissance de ma 1ère fille. Stade 4 donc pas le temps de faire de préservation de la fertilité et début de la chimio début mai 2018. Après 2 BEACOPP rémission complète donc passage en ABVD pour 4 cures et fin des traitements mi-septembre 2018. Début des analyses concernant l’impact sur ma fertilité en mai 2019 (dosage AMH et écho au moment de l’ovulation). A ce moment-là on nous informe avec mon conjoint qu’on voit des ovocytes à l’écho mais que le dosage hormonal est très faible donc rendant une stimulation ovarienne très compliquée et avec peu de chance de succès. On accuse le coup et après décembre 2019 quand le scanner confirme le maintien de la rémission j’arrête la pilule, pensant que de toute façon il ne se passera rien. Début mars devant l’absence de règles, j’angoisse pensant certes à une éventuelle grossesse mais aussi à une rechute…Finalement la surprise est énorme et nous sommes d’autant plus fiers d’avoir fait confiance à mon corps et d’avoir réussi à avoir une 2ème grossesse sans aucune aide! Naissance prévue le 10 novembre donc nous savourons ce miracle ! Bref affaire à suivre !
- Comment préserver la fertilité ?
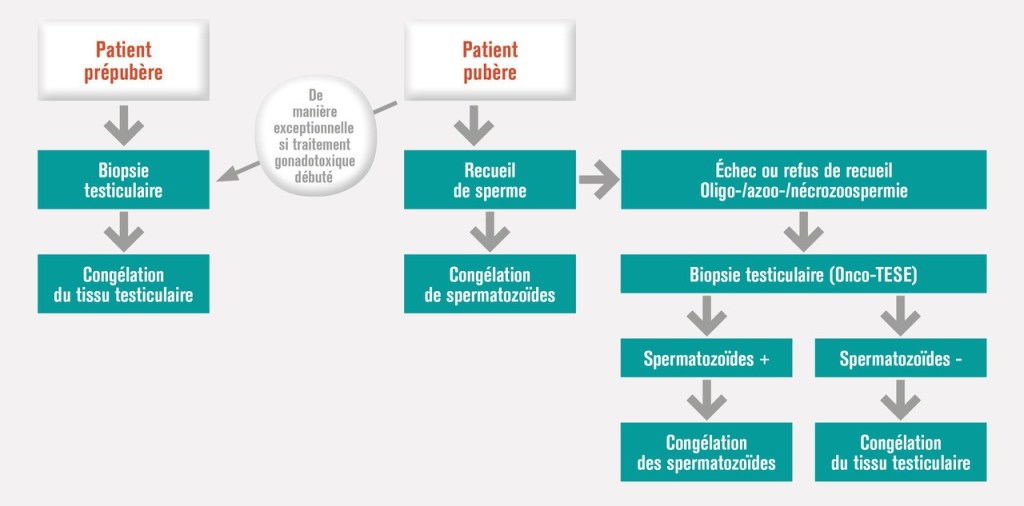
Chez les hommes
Généralement on procède à la congélation du sperme. Le recueil se fait au CECOS par une éjaculation après auto-masturbation par le patient (avec un délai d’abstinence de 2 à 8 jours avant le prélèvement.
Dans le cas de patients non pubère, on propose une conservation de tissus testiculaire. Cette technique est encore récente et n’a pour le moment pas permis de donner une grossesse (mais les résultats sur les animaux sont prometteurs !)

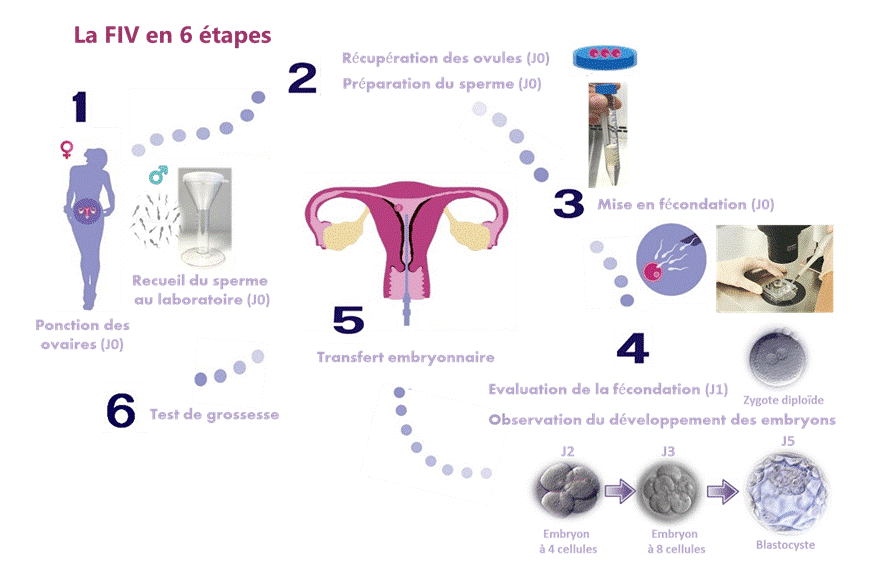
A l’issu des traitements, on peut donc proposer aux patients des solutions grâce aux techniques d’Assistance médicale à la Procréation (PMA) en proposant une Insémination Intra-Utérine (IAC) ou une Fécondation In Vitro (FIV). Les chances d’aboutir à une grossesse sont de 15% avec une IAC et 35% avec une FIV.
Témoignage d’Alex :
En septembre 2017 j’ai été diagnostiqué d’un LNH de Burkitt stade 2.
J’ai fait congeler mes paillettes au cas où on voudrait un enfant.
Le gynécologue de ma femme m’a conseillé d’aller voir un/une spécialiste de la fécondation après le traitement hémato. Il s’avère qu’il nous a recommandé sa femme.
J’avoue que je n’étais pas optimiste, car on allait vers un traitement qui pouvait être pénible pour ma femme.
On avait fait notre deuil, puis un jour ma femme a dû être hospitalisée pour lui faire retirer la vésicule, et c’est là qu’elle a appris qu’elle était enceinte.
La prise de sang montrait qu’elle était enceinte de 2 mois. Actuellement la grossesse se passe bien, le bébé se porte bien ainsi que la maman !
Chez les femmes
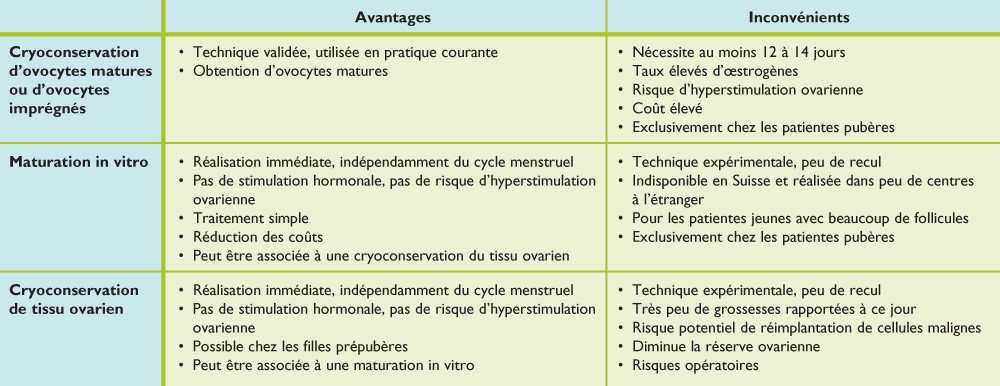
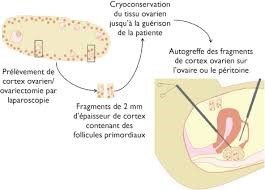
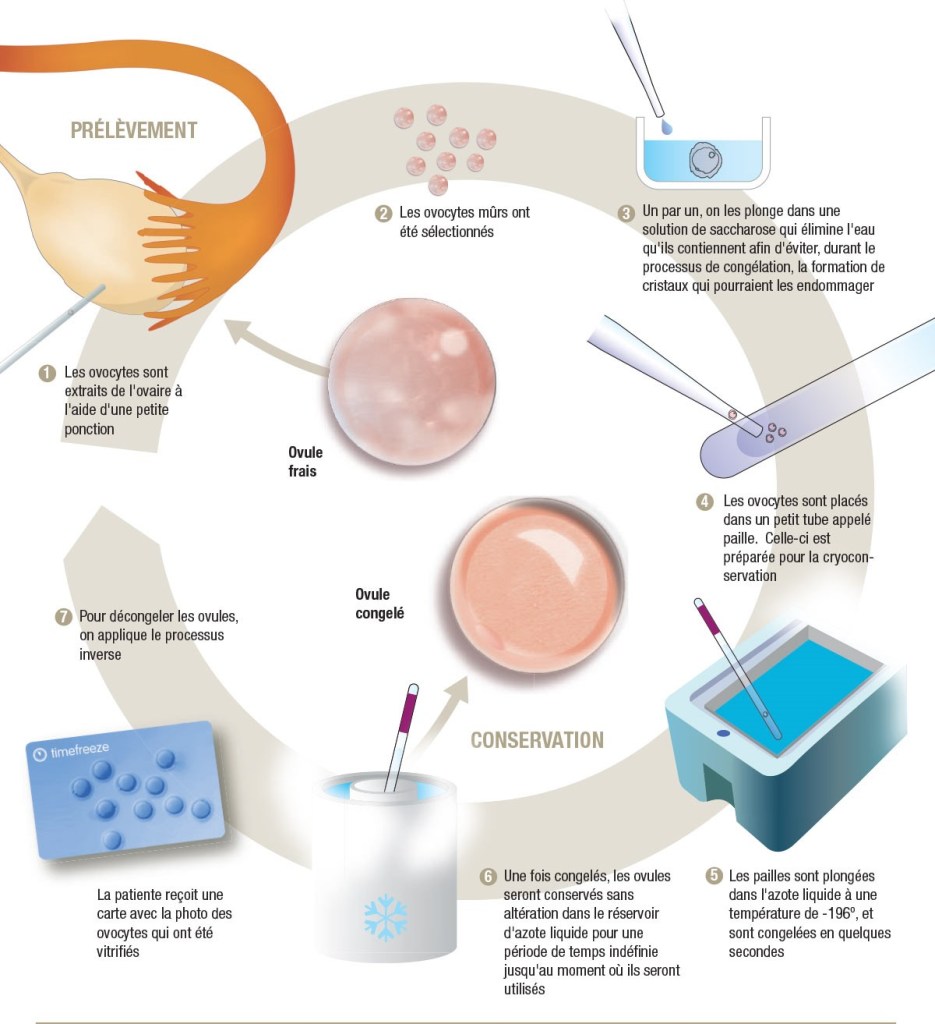
Chez les jeunes filles pré pubère ou chez les patientes pour lesquelles il y a urgence à traiter le lymphome, on peut proposer une cryoconservation du cortex ovarien. Lors d’une intervention chirurgicale qui se fait par cœlioscopie, on prélève un ovaire qui sera congelé en petits fragments pour pouvoir le réimplanter des années plus tard, lorsque la patiente envisagera une grossesse. Ce procédé qui est encore peu utilisé en France a déjà permis des naissances en France.
Le procédé le plus classique reste le prélèvement d’ovocytes mais cela implique un délai plus long (en moyenne 3 semaines afin d’être dans la bonne période et de faire la stimulation). L’objectif est d’arriver à prélever un maximum d’ovocytes pour augmenter les chances pour plus tard…. Ce qui n’est pas toujours facile !
Selon l’agence de Biomédecine, les chances de grossesse sont de 22% après le transfert d’embryons congelés.
Témoignage de Clara :
Lymphome de hodgkin diagnostiqué en décembre 2018. Prélèvement d’ovocytes en janvier 2019, qui a été un échec : seulement 3 ovocytes viables et c’est parti pour la chimio pendant 6 mois (ABVD). J’ai fini la chimio en juin avec une rémission quasi immédiate mais en septembre 2019 l’oncologue m’annonce que je n’aurais jamais d’enfant naturellement et qu’on tentera les FIV à partir de septembre (dans 2 mois). Je continue mon parcours, fais ma petite vie avec en prime toujours mon stérilet. Je passe mon scanner en octobre, pars en vacances … Novembre toujours pas de règles. Je fais un test de grossesse et découvre que je suis enceinte de 3 mois. Je viens d’accoucher d’un petit garçon, il y a 2 semaines tout pile et pour mon plus grand bonheur il est en pleine forme !
J’ai été suivi à Poitiers et ça a été très compliqué de déterminer si une grossesse débutée à peine deux mois après la fin de la chimio aurait ou non un impact sur le bébé.
Mais je suis aujourd’hui une maman comblée !!!
- Quelles sont les autres possibilités ?
Actuellement, le projet de loi sur la PMA en France est actuellement en cours. Elle a été adoptée en 2ème lecture à l’assemblée Nationale et doit encore passer devant le Sénat (début 2021). Cette loi, permet entre autres, d’étendre la PMA à toutes les femmes.
Jusqu’à présent, la loi française permet la PMA sous certaines conditions. C’est la raison pour laquelle certains couples se tournent vers l’étranger.
Témoignage de Virginie :
– Début 2013 : découverte de mon lymphome de hodgkin. En un mois, tout est allé très vite : biopsie, diagnostic précis, préservation ovarienne (congélation d’un morceau d’ovaire et non d’ovocyte car ils ne voulaient pas attendre un cycle), pose de la chambre implantable, démarrage de la chimio (6 cures de BEACOPP) … Le traitement va durer cinq mois. Je ne me pose pas trop de questions. Le traitement est terminé. Début 2014 : je rencontre Geoffroy. Tout va très vite encore car on sait que l’on s’est trouvés ! On commence une vie à deux. Il m’a connue avec ma perruque, n’ignore rien de mon lymphome et me trouve courageuse et battante. Parallèlement, la ménopause précoce induite par la chimio est confirmée. Mon rêve d’enfants s’éloigne… J’ai le sentiment d’une deuxième peine…
Septembre 2015 : on se pacse. En 2016: Nous avons envie d’une maison, nous voulons des enfants et construire notre famille. Nous rencontrons le médecin qui a réalisé la préservation ovarienne. Il nous explique que la technique visant à réimplanter le morceau d’ovaire est lourde et donne très peu de résultats positifs. Elle nous conseille, au vu de mon parcours médical et de mon âge, le don d’ovocyte à l’étranger.
En novembre 2016, notre décision est prise. Ce sera une FIV (fécondation in vitro) avec don d’ovocytes en Espagne, un réel espoir pour les femmes qui, comme moi, n’ont plus de cycles à cause des traitements.
Février 2017 : première FIV, avec une première donneuse : résultat négatif et très grosse déception… On n’avait pas imaginé que ça ne marcherait pas. En avril, deuxième FIV : résultat toujours négatif. Puis deux autres tentatives… On commence à désespérer, on se dit qu’il y a un problème, on refait une batterie d’examens… Tout est normal. La faute à pas de chance, sans doute !
Janvier 2018 : 5e FIV (avec une deuxième donneuse) : résultat positif ! On a du mal à y croire, on reste sur la réserve…On apprend au bout d’un mois qu’il y a deux bébés, très heureux !! Une grossesse merveilleuse. En août 2018, j’ai un dernier rendez-vous de suivi avec mon hémato. Une page se tourne, une autre s’ouvre ! Après un an de traitement hormonal intense, 5 FIV et 20 000 €, notre rêve devient réalité. Très vite, on apprend qu’il y a deux bébés ! Une grossesse gémellaire à 39 ans, et qui se passe idéalement… Incroyable ! Et le 18 septembre 2018, je mets au monde les deux plus beaux bébés qu’on puisse imaginer, Naël et Juliette. Entre temps, nous avons trouvé la maison de nos rêves, parfaite pour vivre avec nos deux enfants. Aujourd’hui, les choses ont un peu changées, mes loulous approchent les 2 ans et sont merveilleux, par contre après un mariage furtif, le papa m’a quittée…Toutes ces démarches sont lourdes pour le couple, l’arrivée de 2 bébé, la fatigue ont eu raison de l’amour de mon mari. Je ne regrette rien, je suis maintenant maman solo de 2 loulous qui me donnent beaucoup d’amour et me rende fière.

Le don de spermatozoïdes ou d’ovocytes est bien sûr envisageable en France. Vous pouvez vous renseigner auprès de votre CECOS.
Certes, cette procédure est longue en France car encore peu connue mais elle évolue depuis quelques années afin de permettre d’élargir les donneurs potentiels. Ainsi, depuis janvier 2016, il n’est plus nécessaire d’être parent pour faire un don. Grâce à cela on a constaté une augmentation de 35% des dons d’ovocytes en 5 ans ! Et 16% des donneuses d’ovocytes n’ont jamais eu d’enfant. L’accent a également été mis sur des campagnes de communication afin de sensibiliser la population.
Le don de spermatozoïdes est ouvert à tous les hommes âgés de 18 à 45 ans. En 2017, grâce aux 404 donneurs, 1961 couples ont pu bénéficier d’un don de spermatozoïdes qui ont abouti à 956 naissances.
Le don d’ovocytes est gratuit, ouvert à toutes les femmes de 18 à 37 ans. En 2017, 756 donneuses ont permis à 1069 couples de recevoir un don d’ovocytes, qui ont abouties à 329 naissances !
Témoignage de Clémence :
En 2016, j’avais 27 ans, nous devions nous marier en Septembre, et j’avais prévu de faire retirer mon stérilet lors de mon RDV gynéco de Juillet. Mais ça c’était avant que le verdict tombe en avril: LNH B diffus à grandes cellules. Verdict vendredi, et début de la chimio le mardi. On n’a pas le temps de faire une conservation d’ovocytes et on me vend très mal le prélèvement de cortex ovarien.
Première pensée : chimio = perte de cheveux. Deuxième pensée : chimio = devenir stérile. Et c’est devenu mon obsession. Je pleurais nuit et jour parce que ma conception d’avoir un enfant, c’était de me mélanger avec mon amoureux. On ne pouvait pas faire plus « union » que le mélange de nos patrimoines génétiques.
L’hémato a tenté de me rassurer : non on ne devient pas forcément stérile. J’ai eu les piqûres sensées me mettre en ménopause le temps des traitements, pour me protéger. Lorsque le verdict de l’autogreffe est tombé, j’ai compris que mes chances de rester fertile allaient se réduire à néant…
Je continuais à pleurer pour mes mini-moi, et mes proches continuaient à me dire de penser à moi avant tout. En fait, ils avaient raison : on ne risque pas de faire de bébé si on meurt de son lymphome. Donc d’abord, guérison !
Les traitements se sont très bien passés, même l’autogreffe. Et en sortant en août, j’ai tout de suite pris les devants pour faire le diagnostic de ma fertilité. Les premiers examens ont été faits dans le petit centre PMA de mon hôpital, en Janvier. Je suis, bien sûr, sortie en pleurant, sous le coup d’un élégant et très bienveillant « Oui, ben il ne reste vraiment plus grand-chose ! »… À partir de là, mon dossier est parti au CECOS de Rennes… où mon mari et moi avons refait tout un tas d’examens, avant de valider notre inscription sur liste d’attente pour un don d’ovocytes, c’était en septembre 2017. J’ai alors pris rdv avec ma gynécologue de ville, qui m’a prescrit un traitement hormonal substitutif, avec pour objectif de maintenir mon endomètre en attendant le don.
A cette époque, le CECOS nous annonce environ 3 ans et demi d’attente. Si on trouve une marraine (une femme qui va donner pour d’autres et nous permettra de monter dans la liste d’attente), le délai se raccourci. Mais les marraines potentielles dans notre entourage disparaissent toutes au fur et à mesure qu’on explique les conditions (l’âge, la nécessité de se déplacer jusqu’au CECOS… nous aider, oui, mais si ce n’est pas trop dur !) Ça nous semble loin et à la fois c’est rassurant de connaître la date. On se dit qu’on a 3 ans pour profiter à fond, voyager, dépenser notre argent sans soucis, se marier, prendre des risques professionnels avant d’avoir une famille à protéger… Je fais partie de l’association « Don d’ovocytes un espoir » et je participe à quelques distributions de flyers pour parler du don, dans la rue.
Et puis au bout d’un an et demi, on nous annonce que l’attente sera plus courte, le nombre de dons augmente (nos distributions de flyers ont payé ?!) et on part sur 2 ans et demi d’attente en tout. C’était sans compter sur une amie de longue date qui habite à l’autre bout de la France… et qui fait toutes les démarches nécessaires pour venir donner dans notre CECOS ! Les plus beaux cadeaux ne viennent pas forcément des personnes qu’on imagine !
Tout allait s’accélérer pour nous. Il nous restait presque deux ans pour envisager le retour dans notre région d’origine, nous avions un voyage prévu en 2020…tout a été chamboulé ! Mon mari a demandé sa mutation, j’ai démissionné… Nous avons bénéficié de notre premier transfert en décembre 2019, soit un tout petit plus de deux ans après notre inscription. Sur les deux embryons fécondés, un seul a survécu alors nous n’avons eu qu’un embryon transféré. Et contre toute attente… il s’est accroché ! C’est notre petit Némo…
Le terme est prévu pour mi-septembre 2020. J’accepte bien l’idée de porter un enfant qui n’est génétiquement pas le mien, et j’ai hâte de voir sa frimousse. Mais je n’accepte toujours pas l’idée que je ne rencontrerai jamais le mélange ultime entre mon mari et moi. J’en veux toujours aux médecins pour cette errance de 8 mois, pour leurs paroles blessantes à ce sujet. J’ai la chance de porter mon bébé, mais je ne sais pas encore comment je vais réagir lorsqu’on me dira qu’il me ressemble. Je crois qu’il sera toute ma vie, le reflet de mon expérience lymphomatique et que ma gorge se serrera en repensant à cette année 2016, à chaque fois qu’une remarque m’y fera penser.
En 2017 nous avions entamé le processus d’adoption en parallèle. Chaque projet servant de béquille à l’autre et aussi parce que deux enfants, c’est ce qu’on voulait à l’origine. Avec le recul, je me rends compte que les deux projets sont vraiment complémentaires, que notre réflexion sur la parentalité « différente » a beaucoup avancé grâce à l’agrément, à nos entretiens avec les travailleurs sociaux…sujet dont on ne parle quasiment pas avec le CECOS (consulter une psychologue est possible, mais on ne nous pousse pas dans nos derniers retranchements comme avec l’Aide Sociale à l’Enfance) alors que la problématique de la filiation existe et peut donner lieu à des catastrophes avec un don d’ovocytes, comme avec une adoption mal réussie.
Ces trois ans d’attente (en tout, avec les tous premiers examens) peuvent paraître longs… mais ils sont nécessaires à la prise de recul, au deuil, à l’idée de ce que sera NOTRE parentalité. Après tout, une grossesse, un enfant, ce n’est jamais exactement ce qu’on en espérait, et ça c’est valable pour tous les parents du monde.
Ces trois ans font partie du « cadeau » que représente le lymphome : savoir mesurer la chance qu’on a lorsqu’une belle chose nous arrive, savoir attendre et savourer le fruit de sa patience, savoir à quel point un enfant est précieux. Je crois qu’en plus d’être le fruit de 2 parents et d’une fée, il aura ce petit truc en plus : profondément désiré, attendu, on saura lui apprendre à quel point sa vie, LA vie est précieuse.
Il faut garder à l’esprit que pour un couple fertile (en bonne santé) âgé de 25 ans (donc très fertile), la probabilité mensuelle d’obtenir naturellement une grossesse est de 25%. Cette probabilité diminue avec l’âge. On estime qu’un couple sur sept est amené à consulter un médecin pour une infertilité supposée et qu’un couple sur dix suit des traitements pour remédier à son infertilité ! Grâce aux tentatives de PMA, en France, on a enregistré la naissance de près de 25 000 enfants en 2015, soit 3,1 % des naissances enregistrées par l’INSEE pour la même année.
Témoignage de Stéphanie :
Lymphome médiastinal à grandes cellules de type B intermédiaire avec un Burkitt diagnostiqué en août 2015. Rémission complète depuis janvier 2016.
Mon lymphome est survenu au décours de ma première grossesse entre le printemps et décembre 2015. Mon enfant est né préma dans un contexte de détresse cardio-respiratoire me concernant.
J’ai donné naissance sous anesthésie générale, et j’ai été immédiatement séparée de mon enfant.
On n’a pas pu faire de préservation de fertilité, car déjà deux intubations, un traumatisme profond au niveau psychologique, et la chimio a dû démarrer très vite.
J’ai dû faire une croix sur l’éventualité de pouvoir poursuivre notre projet familial.
Début 2016, j’étais en rémission complète. On a démarré la chimio de préparation pour que je puisse recevoir mon greffon (autogreffe de cellules souches). À la suite de ça, mes règles ne sont pas revenues, enfin, si, 3 fois. Mais… En l’espace de 2 ans.
En parallèle, des bouffées de chaleur. Évidemment, j’ai eu de nombreuses fois peur que tout redémarre. Mais mon suivi était très bon et mes résultats d’examens tout à fait dans la norme. J’ai réussi à avoir un rendez-vous avec une gynéco spécialisée en fertilité, qui, suite à un dosage hormonal et une échographie ovarienne, a diagnostiqué une ménopause précoce (encore un coup de massue, même si je m’y attendais, il faut l’avouer). Elle nous a conseillé l’adoption ; na pas cherché plus loin.
Quelques temps plus tard, nous avons eu rendez-vous au CECOS de Rennes. La gynéco qui nous a reçu nous a expliqué que jusqu’ici, la PMA avec don d’ovocytes n’était possible que dans le cas de couples sans enfant, mais qu’un projet de loi permettrait la révision de cet état de fait tout prochainement.
Finalement, ce fut bien le cas. L’inspection de mes ovaires montrait toujours une très faible réserve ovarienne. On m’a prescrit une substitution hormonale, enfin. Et mes bouffées de chaleur se sont calmées. On nous a admis sur la liste d’attente pour le don d’ovocytes.
Mon conjoint n’ayant pas de souci de fertilité, nous aurions un seul type de don. L’attente était de 3 ans pour pouvoir bénéficier du don. On a attendu. Ce fut une éternité.
Août 2019 : Pas de nouvelles. J’envoie une relance au service de PMA. Et j’ai bien fait, car le rendez-vous des deux ans n’avait pas eu lieu. On ne nous avait pas convoqué. On nous confirme que c’est notre tour.
La PMA est lancée, mais le protocole est long et plein d’étapes. Et toutes ne se déroulent pas pour le mieux, ni dans le timing prévu.
On aurait dû démarrer les essais de FIV en novembre 2019, mais rien. La gynéco n’a pas fait l’ordonnance pour les ovocytes, bien qu’elle m’ait donné le protocole complet, et le calendrier des étapes.
Décembre, c’est le labo qui fermait pour les congés : pas de transfert possible.
Janvier, mon cycle fait des siennes, et toujours pas d’ordonnance, et pas de rdv possible avec la gynéco…
Février, on a le rdv, mais mon cycle est long…
Mars, confinement ! Couvre-feu complet pour les couples en attente.
Alors, vu la durée, on espère une amélioration, mais on a continué à surveiller mon cycle, et… On a tenté notre chance, tous seuls.
Les hormones faisant bien leur job, et mon corps étant une machine incroyable, et malgré les statistiques annoncées par le corps médical de… « 2 à 5% » de chance de procréer nous-mêmes, sans assistance… Je suis enceinte depuis le 21/05/2020. 2 à 5%… Ce bébé est un miracle. Vraiment.
J’espère que tout ira bien, mais si c’est le cas, cela rendra des couleurs, de la lumière, de la joie, à cette période tellement sombre qui revient cycliquement depuis maintenant 4 ans, bientôt 5.
J’espère un happy end à cette grossesse, ou plutôt un « et ils vécurent heureux, blablabla » parce qu’il n’y a pas de raison que ça s’arrête en si bon chemin.
J’espère que cet article vous aura apporté quelques réponses sur le sujet.
La fertilité après le lymphome est un vaste sujet et on ne peut pas faire de généralité ; chaque cas est unique ! Mais, à travers ces témoignages, j’espère que certains d’entre vous garderons espoir car, vous pouvez consulter les meilleurs spécialistes dans le domaine, connaitre les chiffres, les statistiques etc., le corps, votre corps est plein de ressources et malgré tout ce qu’il a subi avec les traitements, il est encore capable de faire des miracles ! Il ne nous reste plus qu’à attendre avec impatience l’arrivée de ces petits bébés miracles et tous le autres à venir ….
Sources :
https://www.e-cancer.fr/Patients-et-proches/Qualite-de-vie/Sexualite-et-fertilite/Fertilite

Psst, au fait, bébé est né le 16/02/2021. Elle porte le doux nom de Rosie et est incroyable. Son grand frère et elle sont complices, mais extrêmement différents.
Dans tout ça, j’ai maintenant d’autres difficultés psy. Mais ce n’est pas très étonnant avec un tel parcours.
Stephanie
J’aimeJ’aime